当院では、大腸ポリープ切除を目的とした大腸内視鏡治療を主に行っております。市や会社の健康診断の便潜血で陽性となった方や、便秘や家系などで大腸が心配で検査を受けたい方など、スクリーニング目的の場合は下剤などの前処置が少なくて済む大腸3D-CT検査(CTコロノグラフィー)の検査をおすすめさせて頂いております。どうしても大腸内視鏡検査をはじめからご希望される方はお近くの内科などでの検査をおすすめさせて頂いております。ご理解頂けますようお願い致します。
大腸3D-CT検査(CTコロノグラフィー)
内視鏡を挿入せずに、CT撮影を行うことで大腸の精密検査を行う比較的新しい検査です。大腸内視鏡検査はどうしてもある程度の量の下剤を服用し、大腸の中の便がほぼ空になるくらいにきれいにしてから検査を行う必要がありますが、大腸3D-CT検査では、下剤の服用量が半分以下で済むので検査の負担が少ないです。検査の所用時間は約15〜20分程度です。大腸CT解析が可能なコロンビューイングソフトウェアを使用することで、内視鏡検査を行ったような大腸の画像を作成し、観察や診断を行う検査です。
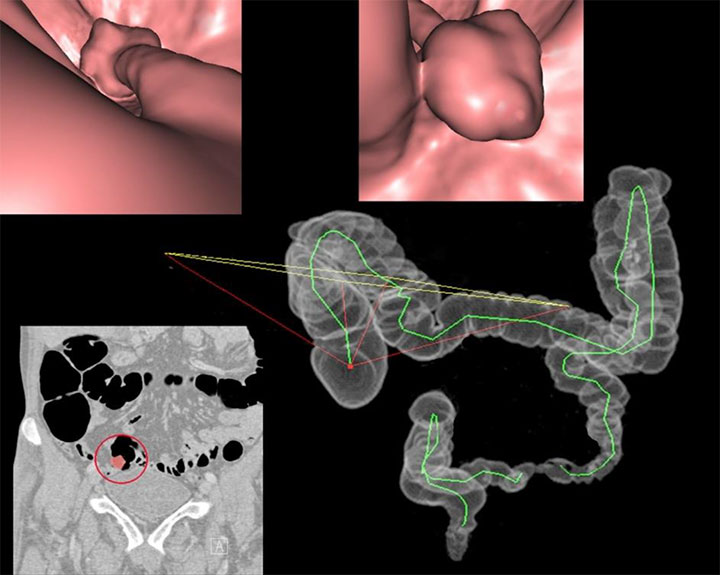
大腸内をあたかも飛行しながら観察するような「フライスルー画像」、様々なCT断面を表示する「MPR画像(多断面再構築像)」、腸を切り広げて展開させたような「フィレビュー画像」などさまざまな画像表示法を用いて大腸の精密な観察を行います。
当院のCT装置では、患者さんの負担も軽く極めて短時間で検査が終了します。同時に複数の輪切り像が高速で得られ、精細な大腸の立体画像(CTコロノグラフィー)が構成できます。
大腸3D-CT検査の流れ
検査前日(ご自宅)
前処置として、大腸の便(残渣)を少なくする検査食を、検査前日に食べて頂きます。また、案内に従って大腸CT用バリウム・下剤などを服用して頂きます。
検査当日(当院)
検査の時間までに来院してください。検査では、腸の動きを抑える注射をした後、肛門から鉛筆程度の太さの柔らかいカテーテルを3〜5cm挿入します。医療用ガスを大腸内に注入し、大腸を拡張させて仰臥位(仰向け)と腹臥位(うつ伏せ)の状態で腹部CT撮影を行います。当院では、被ばくの影響を抑えた低線量撮影を実施しております。
大腸内視鏡検査との比較
| 大腸3D-CTの長所 | ・腸管の癒着があるなど大腸内視鏡の挿入困難な方でも、苦痛の少ない検査を行うことができます。 ・大腸内視鏡検査に不安を感じる方に対して、内視鏡を用いずに行える大腸の精密検査です。 ・前処置のための下剤の量が大腸内視鏡の半分以下です。 ・病変の位置が大腸のどのあたりにあるかは、大腸内視鏡よりも正確にわかります。 ・大腸のひだ裏など大腸内視鏡検査で死角になりやすい部分に存在する病変も発見しやすいです。 |
| 大腸3D-CTの短所 | ・大腸に疑わしい病変があった場合でも、組織生検や大腸ポリープの切除が行えません。 ・同様に大腸の内腔の粘膜の色調観察が行えません。 ・5mm未満の病変の検出率は大腸内視鏡検査に劣ります。 ・医療被曝があるため、妊娠中の方や妊娠の可能性がある方は検査できません。 |
※大腸3D-CTで大腸ポリープや大腸がんを疑う病変が指摘された場合は、後日大腸内視鏡検査による精密検査が必要になることをあらかじめご承知おきください。
大腸3D-CT検査にて発見された大腸がんの1例
慢性的な貧血が持続し、消化管出血のスクリーニング検査で大腸3D-CT検査を行いました。横行結腸に大腸がんを第一に疑う腫瘍性病変を認めたため、精密検査として大腸内視鏡検査を行いました。大腸内視鏡では、大腸3D-CTと極めて再現性の高い画像所見が得られました。早期がんや前がん病変では、自覚症状がありませんので定期検査が極めて重要で、早期のがん病変であれば、開腹手術でなく内視鏡切除で治癒切除できます。早期発見のために大腸内視鏡検査に不安感がある方でも、腸管内にガスを送りCT撮影するのみの仮想内視鏡検査(大腸3D-CT)であれば受け入れやすいのではないでしょうか。
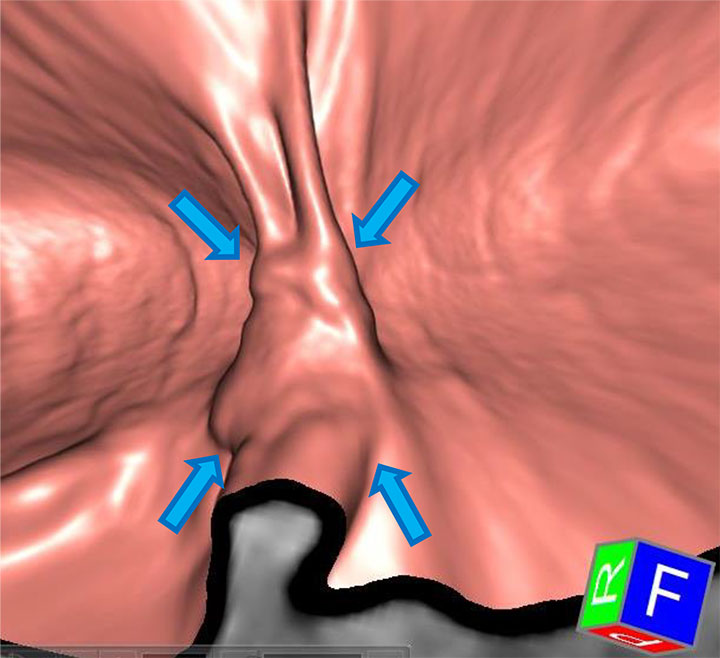
大腸3D-CT検査で、横行結腸に大腸がんを疑う腫瘍性病変を認めました。
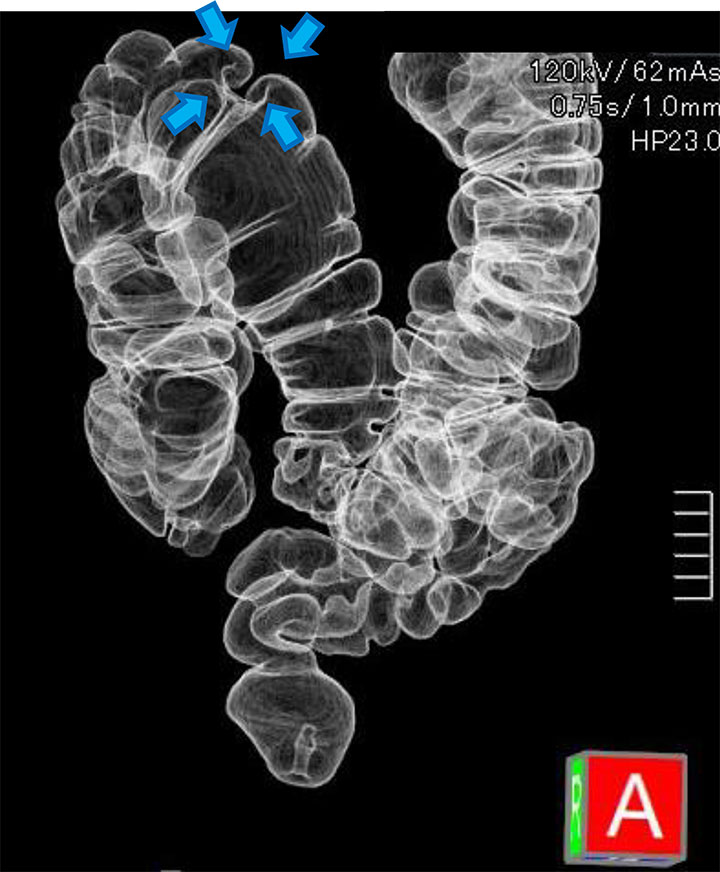
仮想大腸構築画像にて腫瘍性病変の位置と性状が一目瞭然です。
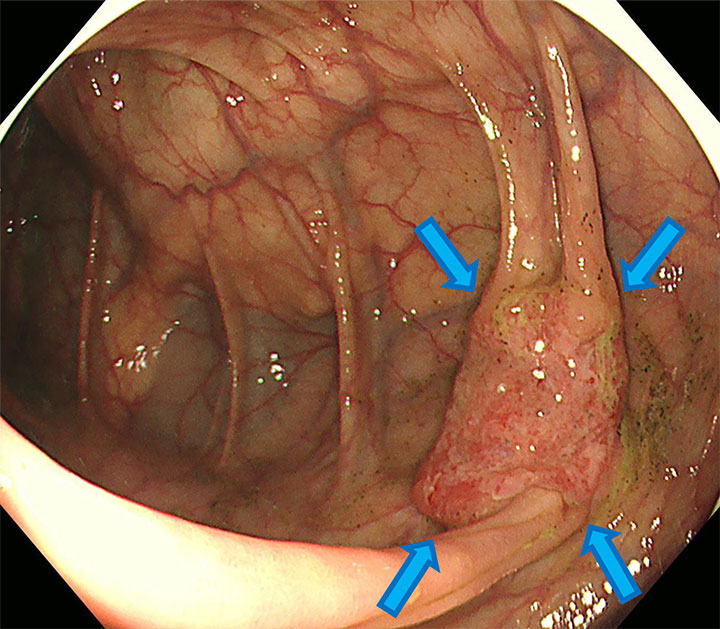
精密検査の大腸内視鏡検査で大腸3D-CTと極めて再現性の高い画像所見が得られました。組織生検を行い大腸がんであることが確認されました。
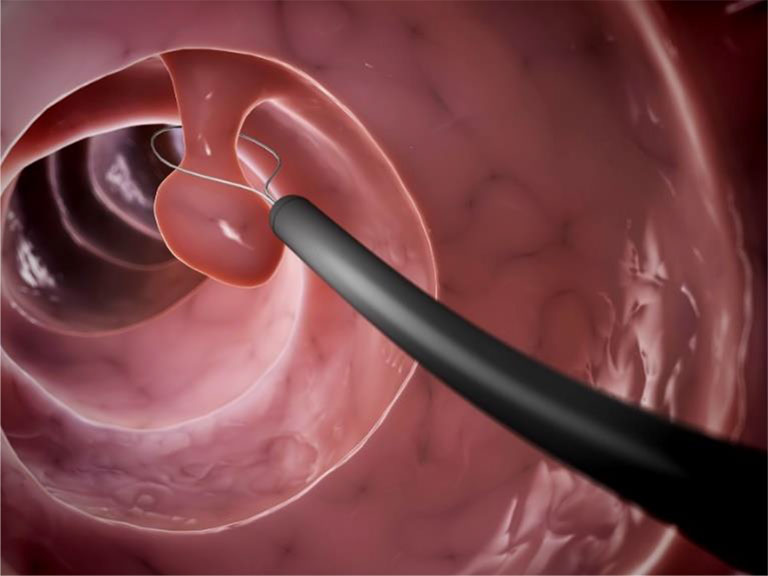
大腸ポリープ切除
大腸内視鏡(大腸カメラ)検査中に、早期大腸がんや前がん病変の大腸ポリープを切除することで、大腸がんの治療や予防ができます。大腸ポリープ切除は日帰り手術となりますので、検査後はしばらくお休みになった後その日のうちにご帰宅が可能です。ポリープの形状や大きさによっては、専門医療機関に紹介する場合もあります。
大腸ポリープと大腸がん
大腸がんは近年患者数が増えており、日本人のがんによる死亡原因として大腸がんは上位にあります。2019年の国立がん研究センターがん情報サービスによると、全がんの中で日本国内の罹患者数第1位は大腸がんで152,254人、胃がんは第2位で126,009人、肺がん第3位75,394人の罹患が確認されています。大腸がんは早期に発見して適切な治療を受ければ完治が可能ですし、前がん病変の大腸ポリープを切除することで予防も可能ながんです。早期大腸がんや大腸ポリープは大腸内視鏡検査や大腸3D-CT検査以外では発見が難しいため、大腸検査が普及して定期的に検査を受ける方が増えれば、大腸がんによって亡くなる方は減ると考えられています。
以下のような方は、大腸内視鏡検査もしくは大腸3D-CT検査を受けることをおすすめします。
・検診などで便潜血検査が「陽性」となった方
便潜血検査が「陽性」となった場合は、大腸内視鏡による精密検査が必要です。一方で、便潜血検査が「陰性」でも大腸がんがないとは言えませんし、ポリープなどでは便潜血検査の大部分は「陰性」となるため注意が必要です。
・40歳を過ぎた方
大腸がんの発症リスクは、40歳を超えた年齢になってから徐々に上昇し始めます。40歳を過ぎたら、一度は大腸カメラ検査を受けるようにしましょう。
・親族(親戚)に大腸がんの人がいる方
多くはありませんが、遺伝性に大腸がんが発生する場合もあります。
・過去に大腸がんの手術や大腸ポリープを切除したことがあるが、その後しばらく大腸カメラを受けていない方
治療した場所から再度病変が出てくる場合、治療した部分とは別の大腸から新しい病変が出てくる場合がありますので定期的なフォローが必要です。
・血便や下痢、便秘、便が細い、お腹が張る・・など症状がある方
大腸の病気が隠れている場合がありますので、検査をおすすめします。
大腸内視鏡検査でわかる病気 (画像はすべて当院症例)
大腸がん
動物性脂肪の過剰摂取や、食物繊維の摂取不足など、食生活の欧米化によって日本人の大腸がんは増え続けています。大腸がんは早期発見すれば完治が望める病気です。大腸ポリープが大腸がんの原因であるため、ポリープの段階で内視鏡的に切除してしまえば大腸がん予防になりますが、発見が遅れ進行してしまった大腸がんは内視鏡のみでは根治が不可能になります。
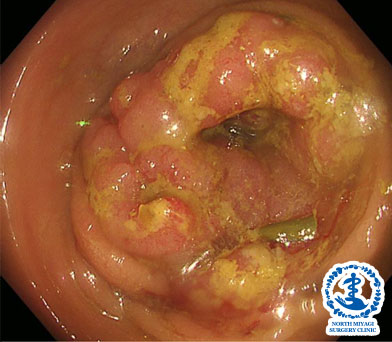
進行した大腸がん
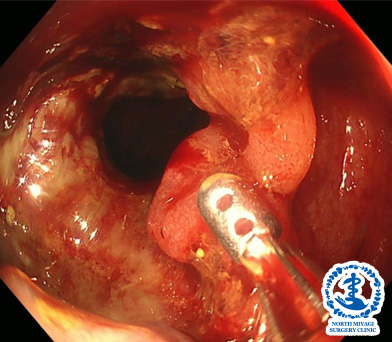
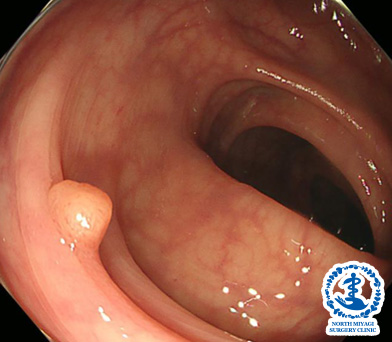
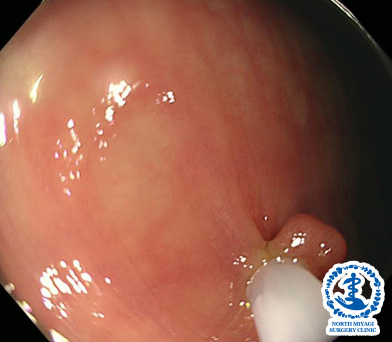
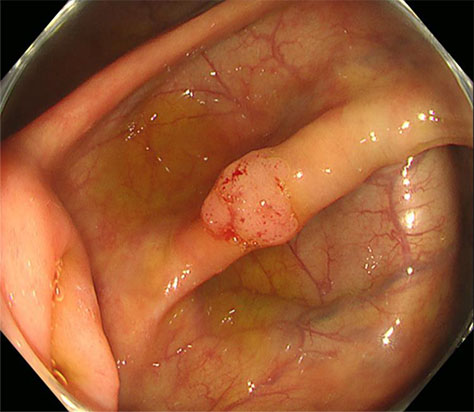
大腸ポリープ
良性の大腸腺腫です。放置するとポリープは大きくなり、がん化する可能性が高いため、内視鏡検査時に発見したポリープを切除することで、大腸がんの予防につながります。当院では日帰り内視鏡切除が可能です。
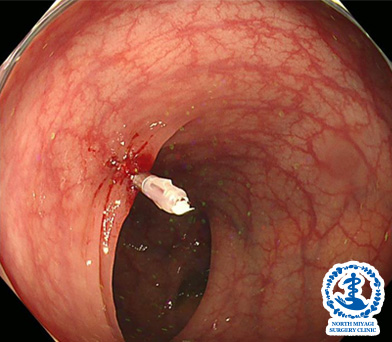
大腸憩室症
憩室はポケット状の小さなふくらみが大腸の壁の外に飛び出たもので、内視鏡で観察するとへこんだくぼみとして見えます。憩室ができてしまうと自然に消えることはほぼありません。約10%の方にあるとされており、内視鏡検査を行うとかなりの頻度で発見できます。憩室自体のみでは症状がなく治療を必要としませんが、時に憩室炎や憩室出血を起こすことがあり、その際は治療が必要となります。
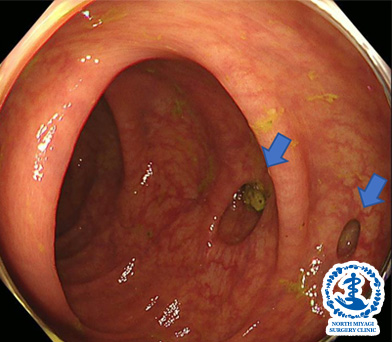
潰瘍性大腸炎
大腸の粘膜にびらんや潰瘍ができる慢性的な炎症性腸疾患です。国の難病疾患に指定されており、患者数は年々増加しており、発症年齢のピークは20歳代と若年者に多いのが特徴ですが、高齢での発症もあります。下痢や下血、腹痛などの症状が慢性的に続くため、確定診断のためには大腸内視鏡による粘膜性状の観察と病理学的組織検査が必要です。
クローン病
クローン病とは、口腔、胃、小腸、大腸など消化管のいたるところに慢性的な炎症をきたす病気です。潰瘍性大腸炎とならび、代表的な炎症性腸疾患の一つとして知られており近年増加傾向です。クローン病は、10歳代後半から20歳代の若年者に好発する病気です。特にクローン病は、特徴的な肛門病変(痔瘻や浮腫性の肛門皮垂、狭窄)を契機に発見される場合もあり、当院でもこのような症例が増えてきています。
虚血性腸炎
腹痛、下痢、嘔吐、血便などが突然現れる特に高齢者に多い病気です。原因として便秘や動脈硬化(高血圧や糖尿病、高脂血症)があります。診断確定および治療方針を決定するために、大腸内視鏡検査が必要となります。虚血性大腸炎はS状結腸から下行結腸に発生することが多く、粘膜の発赤、浮腫、出血、びらん、潰瘍などが見られます。鑑別すべき他の病気は憩室炎、感染性腸炎、潰瘍性大腸炎、クローン病などがあります。
肛門疾患(痔)
肛門から挿入した大腸カメラを反転して大腸内から肛門を観察することにより肛門疾患(痔核、痔瘻、裂肛など)の観察が可能です。
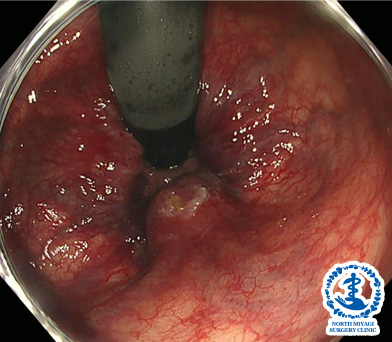
当院の大腸カメラの特徴
特徴1 最新の内視鏡システムを導入
当院では、大腸がんの早期発見を目指し、最新機種であるオリンパス社のEVIS X1(イーヴィス エックスワン)を導入しております。
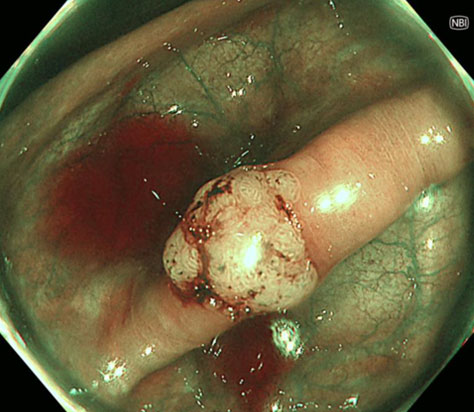
NBI(狭帯域光観察:Narrow Band Imaging)
血液中のヘモグロビンに強く吸収される紫(415nm)と緑(540nm)の特定の波長光を照射することで、粘膜表面の毛細血管や微細構造がはっきりし、がんなどの病変の早期発見に役立ちます。
また、拡大観察を併用することで、病変の悪性度や範囲などについてより精度の高い診断が可能です。
特徴2 「受動湾曲」「硬度可変」「高伝達挿入部」の機能を搭載した細経大腸内視鏡
大腸内視鏡が腸壁に触れると自然にカーブを描く「受動湾曲」の機能により、大腸のきつい屈曲部もスムーズに挿入することが可能です。併せて、大腸スコープ全長の硬度を調整できる「硬度可変」、手元の操作部の力を正確に伝達する「高伝達挿入部」といった機能も搭載されており、挿入時の患者さんの負担を軽減します。
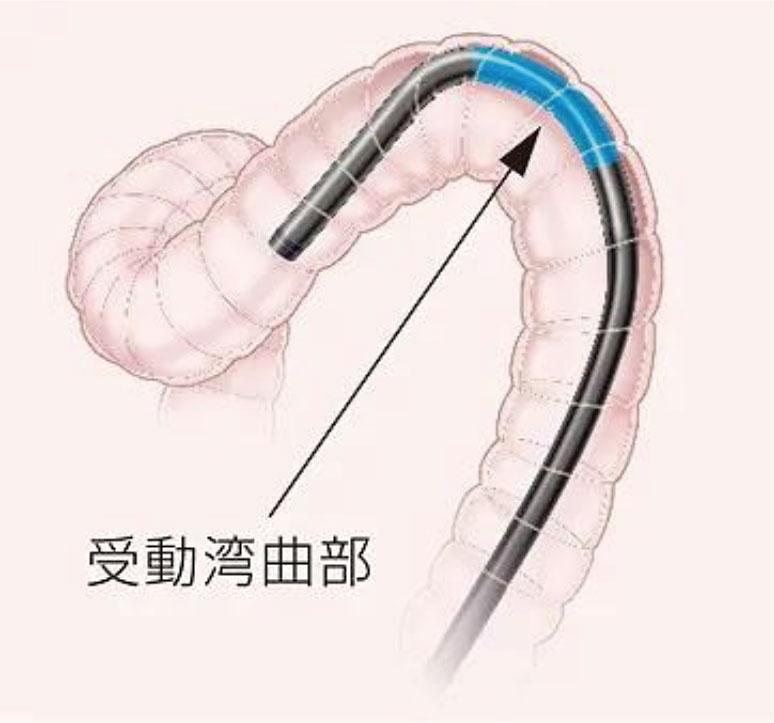
腸管に触れると自動でカーブを描く「受動湾曲」
大腸内視鏡が腸壁に触れると自然にカーブを描く機能が「受動湾曲」です。屈曲のきついS状結腸においてもスムーズな挿入が可能で、患者様のご負担(痛み・圧迫感)の軽減に役立ちます。
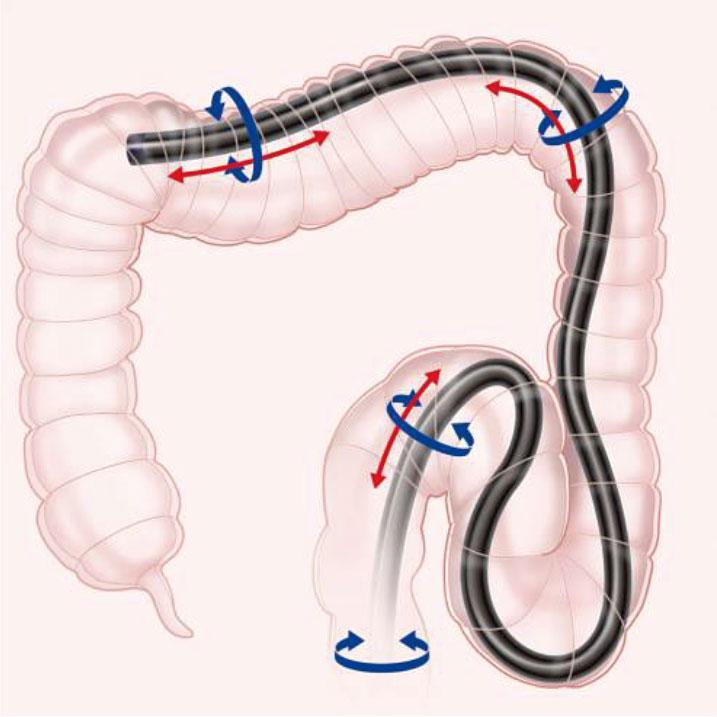
挿入部の硬度を調整できる「硬度可変」
当院の大腸内視鏡は、挿入部の硬度を3段階で切り替えられる「硬度可変」の機能が搭載されています。硬度を上げると内視鏡の「たわみ」が抑えられるため挿入時の時間短縮につながります。

手元の操作部の力を正確に伝達する「高伝達挿入部」
従来の大腸内視鏡の場合、挿入時の屈曲、伸展が強くなるほど手元の力がうまく先端まで伝わりませんでした。当院の大腸スコープは「高伝達挿入部」の機能が搭載されているので、手元の力のロスが少なく、先端部に力を正確に伝えることが可能です。
細経の内視鏡スコープ
当院の大腸内視鏡検査では、通常よりも細経のスコープを採用しており、挿入時の苦痛を軽減します。拡大観察機能も搭載しており、病変のより詳細な観察が可能です。

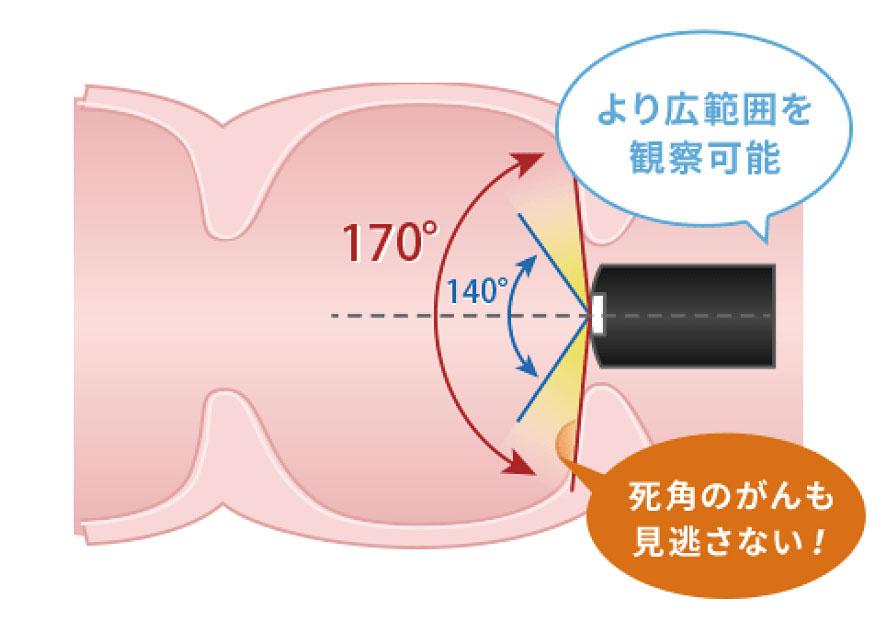
ワイドアングル
さらに、これまで観察時(視野角140°)において粘膜のひだの裏に隠れた病変の見逃しが問題となる場合がありましたが、広い視野角(170°)のスコープであるため見逃しが減ることが期待できます。
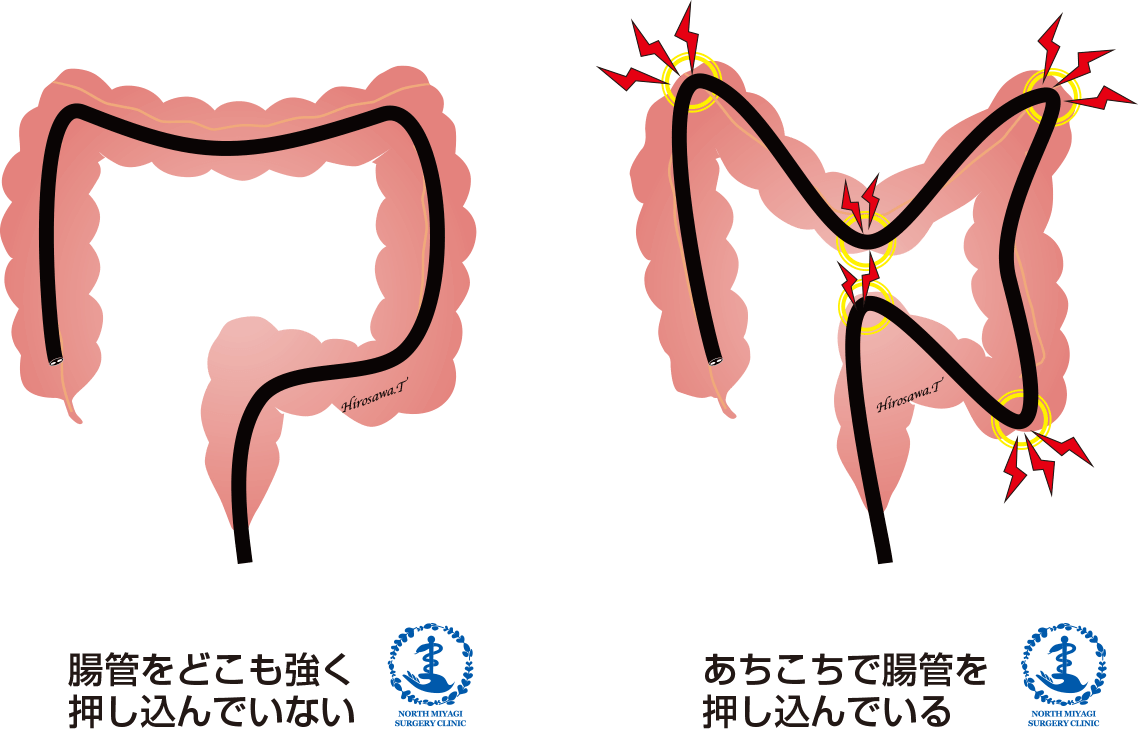
特徴3 苦痛を抑えた挿入法「軸保持短縮法」
大腸内視鏡検査では、スコープの挿入時に大腸内腔への圧迫により苦痛や不快感が起こります。当院では、大腸内腔への圧迫をできるだけ起こさない「軸保持短縮法」を用いることで、検査時の苦痛や不快感を軽減することができます。挿入時に大腸に空気をできるだけ入れないようにしているため、お腹の張りも少なく、腸管を手前に折りたたみながら挿入していくので腸管が伸ばされるような不快感も最小限に抑えられます。
特徴4 大腸カメラ検査時にそのままポリープ切除可能
大腸内視鏡検査中にポリープが発見された場合、その場で切除することができます。何度も下剤を飲みなおさなくていいので、患者さんの負担が少ない方法です。ただし、ポリープの形状や大きさ、抗血栓薬(血液をさらさらにする薬)を服用されている場合は、専門医療機関などに紹介させて頂くこともあります。
特徴5 しっかりとした麻酔下での大腸カメラ検査
大腸カメラ検査は一生に一度行えばいいという検査では残念ながらありません。理想的には2〜5年程度に1回は行うことが望ましいと言えます。ただ1回の大腸カメラでとてもつらい経験をされ、「もう二度と受けたくない」ということがないように当院では、しっかりとした麻酔下に検査を行いますので、痛みやつらさを感じることは少ないと思います。麻酔薬を用いた内視鏡検査の後は、十分に回復するまでリカバリースペースで時間を気にせずにお休み頂けます。

特徴6 徹底した内視鏡の洗浄と消毒
「消化器内視鏡の感染制御に関するマルチソサエティ実践ガイド」、「消化器内視鏡の洗浄・消毒標準化にむけたガイドライン」などに準じて内視鏡の洗浄・消毒を行っておりますので、安心して検査を受けて頂くことができます。
具体的には、高水準消毒液(過酢酸)を用いた内視鏡洗浄・消毒装置(オリンパス社)を導入し、病院とほぼ同等レベルの内視鏡洗浄・消毒を行っております。

大腸ポリープ切除の注意事項
前日の食事について
- 検査前日の朝食・昼食・夕食は、お渡しした検査食をお食べ下さい。(検査食をご希望されない方は、事前にご説明する消化の良い食事をお食べ下さい)。
- 検査の前日夜に、お渡しした便を軟らかくするお薬を服用して頂きます。
- 検査前日の20時以降は絶食でお願いします。飲水は問題なく摂取して頂いて大丈夫です。
当日の食事について
- 検査当日の朝食は食べないようにお願いします。また、当日朝から事前にご説明した下剤(前処置薬)を服用して頂きます。
お薬について
- 普段の内服薬があれば事前にお教えください(おくすり手帳をご持参頂きますようお願いします)。
- 朝飲む薬がある方は、通常通りに服用してください。ただし血糖を下げる薬は飲まないでください。
- 抗凝固薬、抗血栓薬(血液をサラサラにする薬)を服用されている方は、ご相談ください。
お車、バイクなどの運転について
- 鎮静剤を使用した場合、麻酔が十分に覚めるまでの間、院内の回復室で休憩していただきます。基本的に車やバイク、自転車などを運転してご帰宅はしないようにお願いしておりますので、ご家族の送迎や交通機関などの御手配をお願い致します。ご自身で運転して帰宅される場合、万が一事故や転倒などされた場合でも当院は一切責任を負えませんのでご了承頂けます様お願い致します。
ご来院できない場合
- 当日の都合が悪いなどで検査を受けられない場合は、お早めにご連絡ください。


